1990年代にアメリカで生まれたリモルディング・ヘルメット。その主な理由は、歯科矯正と同じく美しい見た目の獲得にあった。近年は日本でも口コミ的に広がっており、治療を希望する親御さんは年々増えている。後編では、具体的な仕組みについて解説していただくとともに、三宅先生が院長を務めるリハビリテーション病院から考える、最新テクノロジーへの眼差しを伺った。
効果が期待できるのは月齢18ヶ月まで
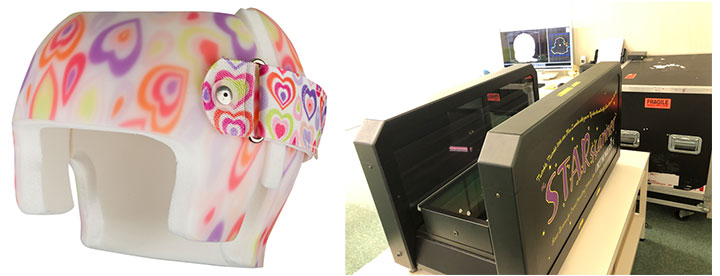
杉原:先生の病院では、AHS Japanさんが取り扱っている「スターバンド」という米国Orthomerica社の製品を使われています。その他のメーカーもアメリカ製が多いですが、それはなぜでしょう?
三宅:1990年頃からとはいえ、アメリカは歴史も実績もあるからです。患者さんの頭に合わせたオーダーメイドのヘルメットを作るわけですが、「スターバンド」は「スタースキャナー」という無害のレーザーを使って細部まで正確に計測することができる。その機械が優秀なだけでなく、発育に合わせて微調整する加工などの技術やデータの蓄積があり、結果が出やすいというのが大きいです。
杉原:スキャンや素材成形はRDSの得意分野なので、甥っ子のヘルメットをついじっくり観察してみたんです。リモルディング・ヘルメットでは、3Dプリンターは使われていないのですか?

三宅:「スターバンド」に関しては使っていません。矯正方法を簡単に説明しますと、まず歪んだ頭部があるとします。そのなかで、でっぱっている部分は「先に発育したところ」と考えます。そこに合わせてまずは理想的な頭の形を作ります。そのフォルムをもとにヘルメットを作っていくわけなんです。つまり、未発育な箇所にはヘルメットとの間に隙間ができるわけですが、赤ちゃんの頭が大きくなる際に、その隙間へと誘導していくという考え方です。
杉原:着用から、どれくらいの期間で効果が出てくるのでしょうか?
三宅:開始する月齢にもよります。首が座ってすぐ(約3~4ヶ月)から始めれば、2週間で5mmくらいのペースで頭が大きくなるので効率がいい。その場合、早い赤ちゃんなら2~2.5ヶ月で終わります。一方、遅くから始めると6ヶ月程度かかる場合もあります。
杉原:何歳までに始めないといけないのでしょうか?
三宅:メーカーによって違うようですが、当院が使っている「スターバンド」は月齢18ヶ月までです。装着期間は約6ヶ月間となりますが、低月齢で開始した場合はそれ以前に改善することが多く、高月齢ではそれ以上装着しても効果が薄いのと、記憶に残ってしまう可能性があるとも言われています。
レーザースキャナーを使い、
定期的に緻密に調整する

杉原:今後、ヘルメット及びその診断方法も少しずつ技術革新されていくのでしょうか?
三宅:していくでしょうね。現時点で、ここまで精密にやっているのは当院だけです。施設によってはもっとアナログな調整方法がなされていますから。ヘルメットの外側は樹脂ですが内側はフォーム材でできていて、発育に合わせてそこを削りながら調整していくんです。当院では、レーザースキャナーで定期的に測定して緻密に調整することができます。
杉原:「もっとこうなればいいのに」といった要望はないですか?
三宅:ちょっと重いかなとは思いますね。結果に関しては、親御さんも十分満足されていますし、僕らが見ても矯正力は高いと思います。

杉原:RDSは「パーソナライズの量産化」を目指した取り組みをしています。そのなかでは、矯正ヘルメットのようなオーダーメイドの製品、さらには身体の拡張・補完のみならず、もっと幅広いものに応用できると思っています。釈迦に説法になりますが、脳梗塞などには歩き方に特徴がでますよね。
三宅:そうですよね。
杉原:RDSではセンシング技術を駆使して、「歩き方」を様々な予測医療に活用とできないかと、いま研究機関と一緒に研究しているところなんです。
三宅:そういうこともやられているんですね。リハビリ病院なので最新技術にはとても興味があります。
リハビリ病院として、
新しいことにもチャレンジしていきたい

杉原:ぜひ、何かご一緒できればと思っています。そこでお聞きしたいのですが、超高齢化社会になるなかで、足腰に不安を抱える方が増えていく。そんな時代に先生はどういう領域の発展を期待されていますか?
三宅:個人的な見解ですが、頭に髄液が溜まってしまう「水頭症」という病気があります。子どもの病気だと思われていますが、大人にも「正常圧水頭症」という病気があるんです。その病気にかかると、歩行障害、認知障害(とくに意欲低下)、失禁という3つの症状が出てくる。歩行障害に関しては、体重移動がうまくできずに、前かがみですり足の静歩行になるんです。古いロボットみたいな動きになってしまいます。
杉原:はい。
三宅:病気の主な部分は、溜まった水を腹部に流すシャント手術で治りますが、それで治り切らない部分をリハビリでどうにかできないかと考えています。真っ先に取り組みたいのは、バランス感覚の回復。
杉原:自動歩行器みたいに、少し力を加えれば歩けそうな気もしますが…。
三宅:そういうアシスト的なものかもしれないし、何かバランス感覚がよくなるリハビリがないかなと考えたりしています。現在注目しているのは、VRを使ったリハビリ。ゲーム感覚でできるのが魅力です。

杉原:確かにVRリハビリは、今後注目されそうですね。僕らもVRを使ったサイバースポーツCyber Wheel Xを作っていますが、仮想空間内にジャンプ台を作って、ジャンプするタイミングで漕いでいる車輪に負荷をかけると、お腹がキュンとなるほどリアルに感じるんです。それくらい脳のリンクはたやすく外れてしまう。
三宅:歩けない人でも、VRによってイメージを作り出せたらと思っています。その過程で、よい変化が生まれるかもしれないですよね。
杉原:すごく面白いですね。僕らに限らず、リハビリの世界で技術革新をしたい人は多いと思います。今後、この分野でテクノロジーの活用は盛んになると思われますか?
三宅:間違いなく盛んになっていくでしょう。私たちも常に新しいことに挑戦していきたいと思っているので、いろいろと教えてください。
杉原:こちらこそ。今後ともよろしくお願いします。
三宅裕治(Hiroji Miyake)
1954年生まれ。西宮協立リハビリテーション病院院長/脳神経外科専門医、脳卒中専門医。1979年、大阪医科大学卒業。1989年、大阪医科大学講師(脳神経外科学教室)。1989~1990年、米国バロー神経研究所留学。1997年、大阪府三島救命救急センター部長。2002年、医療法人社団甲友会 西宮協立脳神経外科病院・院長。2019年、社会医療法人甲友会 西宮協立リハビリテーション病院・院長。著書として、『脳神経外科手術アトラス』(医学書院)、『最新小児脳神経外科学』(三輪書店)、『特発性正常圧水頭症診療ガイドライン』(メディカルレビュー社)など多数。