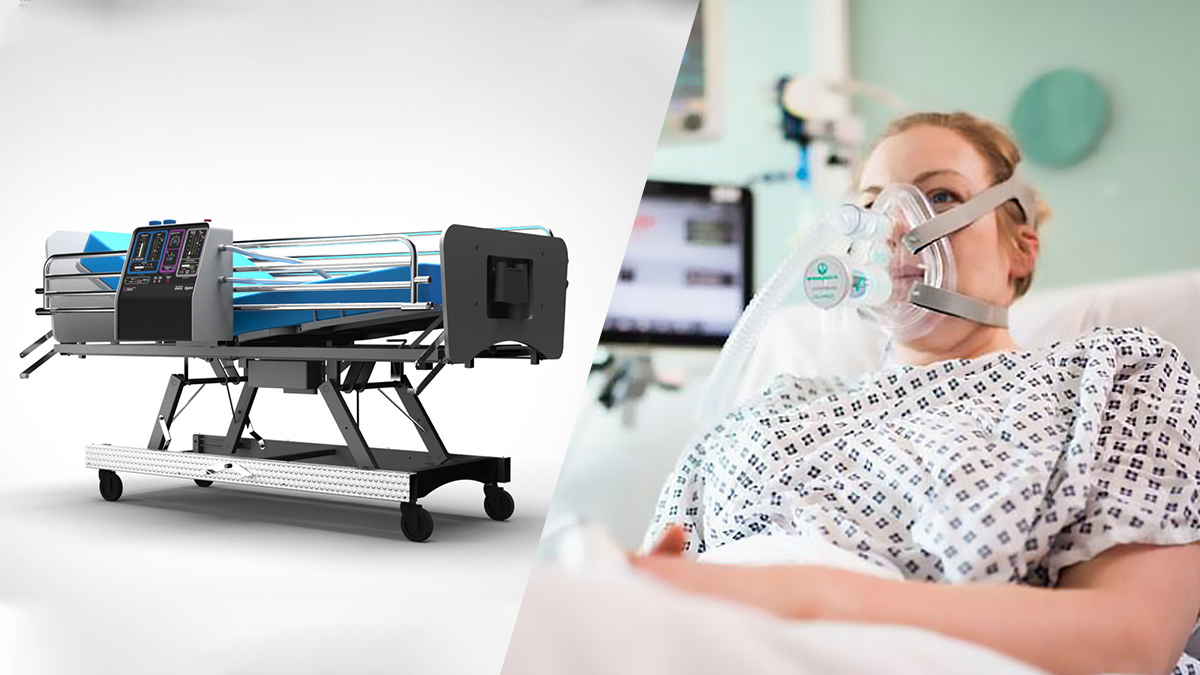
新型コロナウィルスという未曽有の事態において、日々最前線に立つ医療従事者や医療機関を救うべく、いま、世界中の企業が動き出している。 患者の命綱にもなり得る人工呼吸器の製造・開発に関わる企業の取り組みを2回に渡ってお送りする。
F1チームや自動車メーカー
航空会社が人工呼吸器の製造にジョイン
コロナウィルスの感染拡大が大きく報じられてきた欧州の中でも、ボリス・ジョンソン首相や保健相など、主要な閣僚や担当者の感染が相次いだイギリス。男子ゴルフの全英オープンやウィンブルドン選手権、グランストンベリー・フェスティバルなどスポーツや音楽の大型イベントも開催中止となるなど大きく打撃を受ける中、F1チームが大きな活躍を見せている。
開発拠点を英国に持つレッドブル・レーシング、レーシング・ポイント、ハース、マクラーレン、メルセデス、ルノー、ロキット・ウィリアムズ・レーシングの7つのF1チームから成る「プロジェクト・ピットレーン」が始動し、英政府より要請を受けて人工呼吸器の製造に協力することとなった。
同プロジェクトがフォーカスする3つのワークストリームは、既存の医療機器のリバースエンジニアリング、既存の人工呼吸器の製造サポート、新機器の早急なデザインと製造。ロールスロイス、エアバス、BAEシステムズ、フォード、シーメンスなど14社が加わったコンソーシアム「Ventilator Challenge UK」の一部として、麻酔機器メーカーのPenlonとエンジニアリング企業のスミスグループが製造した既存の人工呼吸器の増産にあたって、1万台の受注を受け、生産がすでにスタートしている。
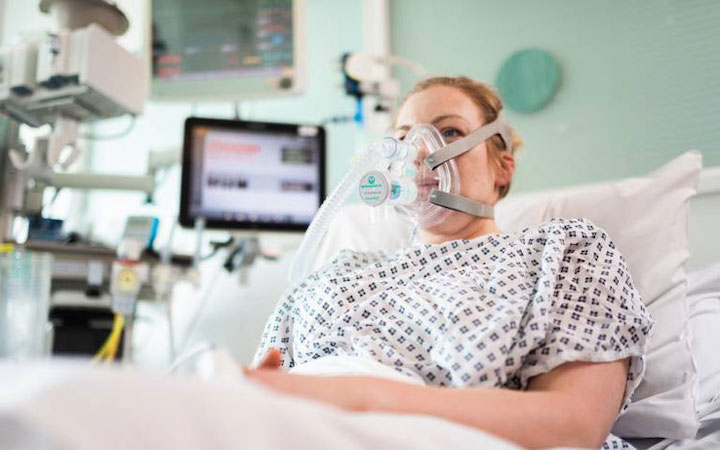
メルセデスが生産に協力した呼吸器「CPAP」
参加企業であるメルセデスが現在急ピッチで生産を進める機器、「CPAP (Continuous Positive Airway Pressure=持続的気道陽圧)」もそのひとつ。この人工呼吸器は、非侵襲的人口呼吸器と呼ばれるもので、自発呼吸に合わせ、鼻や口につけたマスクから気道を広げるための空気と足りなくなった酸素を持続的に送り込むことで、気道を開き、肺に届く酸素量を増やすものだ。一口に人口呼吸器と言っても呼吸機能の低下レベルにより様々なものがあり、このタイプは、弱いながらも残る患者の呼吸に合わせ空気を送り込むサポートを酸素吸入とともに行うことで換気の改善をする。
そのため、(手術のワンシーンにあるような) 気管にチューブを挿れるなど重篤な換気不全を管理するタイプの呼吸器に比べ、必要な医療スタッフの数や医療的処置の負担も少なくすみ、極めて重篤な患者を管理する集中治療室のベット数も最小限に抑えることができる。またイタリアからはこのCPAPで手当てを受けた患者の約50%が気道確保のための気管挿入などといった侵襲的処置を避けられたという報告も上がっている。
共同開発に携わったメルセデスは、装置の設計図を他メーカーに向けて無償公開する旨を発表、世界中での量産を後押しする一手となっている。
ハイパワー家電のダイソンは
10日で人工呼吸器を完成!
同じくイギリスでは、掃除機や扇風機、ドライヤーなどで知られるダイソンも人工呼吸器の政府の依頼を受け、製造に乗り出した。同社がすでに保持していたデジタルモーター技術をベースにしてわずか10日で完成させた人工呼吸器はベッドに取り付けられる、持ち運び可能なタイプ。
英政府からは1万台の生産受注を受けているが、追加で5,000台(うち1000台は英国内に)を寄贈することを誓約している。
政府及び医薬品・医療製品規制庁のMHRAから生産プロセスの承認を受ける必要がある点が既存製品との相違点だが、デザインの時点でヘルスケア企業やMHRAの識者を巻き込んでいたことから承認のスピードも速くなるだろうというコメントもあり、ダイソンならではのハイパワーをここでも期待したい。

人工呼吸器の不足が世界中で叫ばれるいま、製造業としての知見、ネットワークが最大限に活かされることを願う。