病院に通うたびに書かされる問診票。日本では病気になってから病院に通うケースが多いため、毎度この問診票の記入をゼロから行うことが多い。病気を見極める大切なファーストステップとわかっていても、記入は億劫になるものだ。また、患者の負担もさることながら、医師の負担も大きい。患者と医師、双方の時間的負担を減らす取り組みとして期待がかかるのがAIを使った問診票だ。2017年創業のベンチャー企業が開発した「AI問診Ubie」。今年は新たに大学病院をはじめとする6つの施設で試験導入がはじまった。
AIによる問診票を開発したのは東京都に本社を置くベンチャー企業のUbie。同社によればすでに100以上の医療機関で導入が始まっているという。問診は、すべての医療の入り口であり、医師が患者の容体を把握するために欠かせないプロセス。多くの内科的疾患は問診でおおよその判別ができることも少なくない。現在、多くの医療機関で使用されているのは、いわゆる紙の問診表。患者が記入した内容に沿って医師が診察室で問診し直し、ゼロから電子カルテに記載するというのが大まかな流れだ。こうした従来の流れは、医師がカルテ作成や問診にある程度の時間を費やす必要があるほか、問診内容にばらつきが生じる可能性も指摘されている。患者一人ひとりの診療時間に制約があるなかで、いかに問診にかかる時間短縮と問診の精度を高めることができるか。これは、外来医療の現場を担う多くの医師が抱える課題のひとつとなっている。
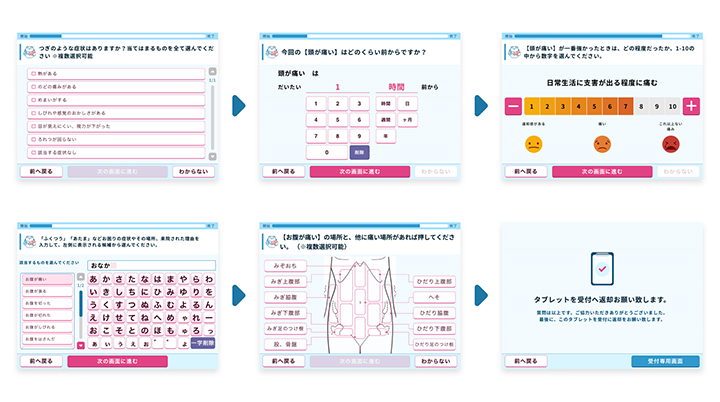
「AI問診Ubie」は、こうした課題を解消すべく、現役医師とエンジニアが開発した問診専用システムだ。約5万件の論文から抽出されたデータに基づき、AIが患者一人ひとりの症状や年代、地域に合わせた質問を自動で分析・生成する。患者は、受付で渡されたタブレットから出てくる質問に沿ってタッチするだけで、およそ3分で入力が完了する。入力データは即時に医師に送られ、患者が入力した問診内容が医療用語に変換された上でカルテに落とし込まれる。これにより、診察室では速やかに治療方針を決定することができる。当システム導入によるスムーズな診察は、医師の労働時間削減に向けて効果が期待されており、メーカー試算によると、患者一人あたりの初診問診時間が1/3になることで、年間約1,000時間の業務時間削減が可能となる見込みだ(100床程度の医療機関で、従来の初診患者数9,000人/年、一人あたり初診問診時間10.2分とし推計)。
小島英吾医師(長野中央病院副院長)は、「看護師の問診業務を受付事務でもできるようになり、いわゆる”タスクシフティング”を進めることができました」と導入効果を語る。問診業務を職種間で委譲(タスクシフト)することが可能になったことで、各担当者が本来すべき業務に集中できるようになり、現場の生産性向上につながっているという。現場の生産性向上は、医療の質の向上にもつながり、患者にとっても大きなメリットとなる。
また、従来のタブレット問診票では、高齢の患者などの入力が難しいという課題があったが、「AI問診 Ubie」はユニバーサルデザインを徹底しており、70代でも約9割の患者が入力可能。医療従事者と患者、双方の目線に寄り添った使い勝手の良さも、当プロダクトの持ち味だ。
「AI問診 Ubie」は、2019年7月より⻲⽥総合病院糖尿病内分泌内科、慶應義塾大学病院、社会医療法人財団董仙会恵寿総合病院、順天堂大学医学部附属順天堂医院、東京大学医学部附属病院、長野中央病院の6施設にて、試験導入および共同研究が開始されている。
患者一人ひとりの背景が多様化し、個別化された療養指導の必要性が高まっている昨今。医師をはじめとする医療従事者の負担増加が懸念されているなか、AIの力が、医療現場の強力な助っ人として大きく貢献しようとしている。