「精密検査」と聞くと、検査を受けてから結果が出るまで時間がかかるもの、というイメージをお持ちの方が多いだろう。時間がかかる最大の理由は、細胞組織を診断する病理医の不足だ。そんな中、わずか1分程度で病理画像を解析するAIソフトの開発に取り組み、急成長を遂げている会社がある。九州大学医学部の学生が立ち上げたスタートアップ、株式会社メドメインだ。
医学部生が立ち上げた
医療に特化したスタートアップ
社名のメドメイン(Medmain)は、医療を表す「Med」、IT用語でネットワーク領域を表す「Domain」、将来的に医療の中枢にという願いを込めた「Main」の3つの言葉を組み合わせた造語。九州大学の医学部生、飯塚 統(いいづか おさむ)さんが中心となり、2018年1月11日に立ち上げた医療ITの会社で、九州大学「起業部」第1号のスタートアップだ。患者から採取した細胞組織にがん細胞や腫瘍がないかをAIで診断する病理画像診断ソフト「PidPort」(ピッドポート)を開発し、2019年中の製品化を目指している。

創業時4名だったスタッフは、わずか1年で約60名に(うち4名は大学在学生)。資金も2社を引受先とした第三者割当増資により、1億円を調達した。開発の中枢を担うのは、飯塚さんと韓国人のAIエンジニア、フランス人のWebエンジニアで、ほかにもイギリスとクロアチアのエンジニアが母国よりリモート参加している。開発にあたっては、19名の病理医と契約、また国内外20の医療機関と連携して共同開発を行っている。

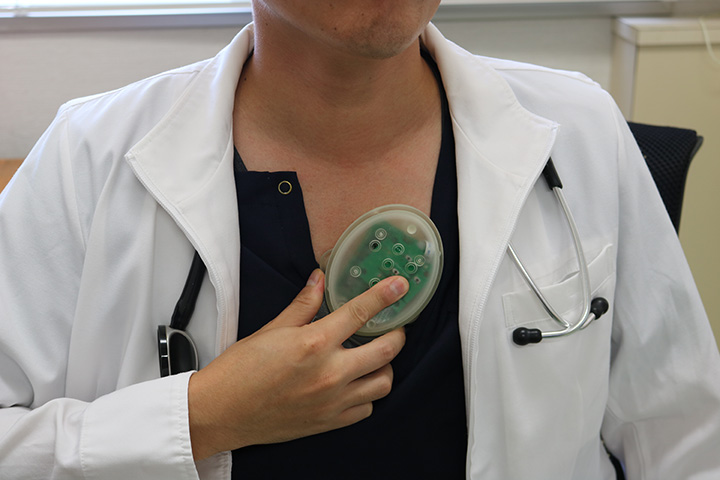
日々データ画像を見ながら開発を進めている
PidPortは、大量の病理画像をAIに学習させるDeep Learningと独自の画像処理技術によって開発された。患者の病理画像データをアップロードすると、AIが診断項目をチェックして解析を行う。かかる時間は、わずか30秒から1分。スピーディーなだけでなく超高精度。その解析をもとに医師が最終的な診断を行い、早ければ検査当日に患者に結果を告げることが可能だ。
従来、病理医が行う方法は、患者から採取された細胞組織の標本を、顕微鏡を使って確認し、診断していくというもの。現在、日本には約2000人の病理医しかいないことから、ほとんどの病院では、病理医のいる施設へ標本を送り、診断結果を待つことになる。患者は結果が出るまで1週間から3週間、待つことを余儀なくされる。メドメイン社の事業開発責任者、岡本 良祐(おかもと りょうすけ)さん(熊本大学 医学部在籍)によると、「乳がんの疑いがあると言われた患者のうち、約3割の人が検査結果が出るまでに軽いうつ病にかかるというデータがある」という。
患者側、医療者側、
双方に生まれる大きなメリット
現時点では、研究のためα版として特定の医療機関のみでテスト運用しているが、もし製品化されれば、患者側、医療者側、双方にとって大きなメリットがある。
患者にとっては、待つことに伴う精神的な負担が軽減される。また、待つ間に症状が進行してしまう場合もあるので、それを食い止めることも可能になる。
一方、医療者側にとっては、早めに適切な医療サービスを提供できるという利点がある。
しかし、それだけではない。「このソフトは病理医の労働環境の改善にもつながる。病理医の仕事は、膨大な量のデータを顕微鏡で見て慎重に診断を行う過酷なもの。ソフトを導入することで、病理医1人にかかる負担を軽くすることができる。AIはレアな病気を発見することも可能なので、支援ツールとしても活用できる。また、病理医の多くは、病気を発見するだけでなく、その病気の原因や進行の様子を研究したいと考えている。AIを導入することで、病理医が自分の研究に力を注ぐ手助けになると考えています」(岡本さん)
現在は、ニーズの多い胃と大腸の診断に限定しているが、次は乳がんなどの婦人科系にも力を入れ、最終的には全部位を網羅したいと意欲を示している。
メドメイン株式会社HP https://medmain.net/