スマートウォッチの出現が私たちの健康管理のあり方を大きく変えた近年。データを取得することで健康増進につなげる動きはどのように加速しているのか。この夏、「疾病リスク予測AI」のサービスを開始した株式会社東芝、東芝デジタルソリューションズ株式会社を編集長・杉原行里が訪ねた。
人々の健康に対する意識の高まりが見られる昨今、その後押しをしたものとして、スマートウォッチの存在は大きいだろう。日本国内における販売台数は年々増加、ICT市場調査コンサルティングのMM総研による調査では、2019年度には過去最高の191.4万台を記録、2020年度の予想数値は263.5万台と、さらに数字が伸びそうだという。利用者がよく使う機能でみると、最も多いのがウォーキング・ランニングの記録(消費カロリー、歩数、移動距離、ランニング機能)63.7%、次いで「心拍計」などが続き、「睡眠時の記録」についても47.4%がよく使う機能としてあげている。
自分の体の状態を客観的な数字を持って教えてくれるアイテムへの関心は、今後も高まりを見せるだろう。そんな中、東芝グループはAIを使い将来の疾病リスクを予測する「疾病リスク予測AI」の運用をはじめた。なぜこうした取り組みをはじめたのか。開発、運用に携わるチームの皆さんを編集長・杉原が訪ねた。

左から 東芝デジタルソリューションズ株式会社 ICTソリューション事業部保険ソリューション営業部営業第一担当主任太田和行氏、同事業部保険ソリューション部技術第二担当参事 栗田英和氏、株式会社東芝 技術企画部ライフサイエンス推進室主務 山口泰平氏
機械の故障を
見分ける技術を応用
杉原:今日はお時間をいただきありがとうございます。まず、現在の取り組みについて伺いたいのですが、病気の超早期発見や個別化治療という部分について、近未来の医療がどうなるのかをお伺いしたいのですが、こちらのチームではAIを使って疾病リスクを予測するものをされているとうかがいました。
山口:東芝グループは新規事業領域として精密医療に取組んでおり、病気の超早期発見や個別化治療に関わる研究開発、社会実装を進めています。その中の1つである「疾病リスク予測AI」は、健康診断のデータから将来の疾病リスクを予測する技術です。
杉原:「こうした病気にかかる可能性がありますよ」という予測を出すということですよね。
栗田:はい。糖尿病・高血圧症・脂質異常症・肝機能障害・腎機能障害・肥満症の6つの生活習慣病に関するリスクを、1回分の健康診断データを基に、6年先まで予測します。
杉原:具体的にはどのようにして予測が導き出されるのでしょうか?
山口:企業では、社員の健康診断を毎年行っていますよね。東芝にも健康診断データや、投薬データが長期間にわたって同じフォーマットで蓄積されています。これらのデータを使って何かできないかというところが一つありました。
加えて、我々には製造現場で培ってきたAI技術があります。例えば、半導体の製造現場で欠陥品を検出する際や、製造機械設備が故障する際の予兆を見つけるときなどに、AI技術を活用してきました。こういった技術は欠陥検出や機械故障を予測するためのものですが、対象を人間に置き換えると、体の不調、病気の発症を予測できるのではないかという発想から開発がはじまりました。

一気通貫したソリューションについて話す山口氏
こういったデータと技術を組み合わせることで、将来病気になるリスクを予測しています。この技術は超早期発見というよりも、どちらかいえば健常な人たちが将来病気になるのを予測するというものです。超早期発見というキーワードでいうと、マイクロRNAという技術があり、研究開発を進めています。わずかな量の血液から13種のガンを網羅的に検出する技術です。
杉原:それにはデータが必要ですよね。
山口:わたしたちとしては予防から治療まで、一気通貫したソリューションとして提供したいと考えていますので、その元になるのがやはりデータだと思っています。
健康を支える
ソリューションとは
杉原:「疾病リスク予測AI」は、ソリューションの一部ということですね。
太田:はい。健康診断データの数値を見るだけではピンとこなかった病気のリスクを可視化することで、生活習慣病の予防・改善につなげるソリューションです。

疾病リスク予測AIにより、生活習慣病の予防・改善に貢献したいと話す太田氏。
山口:もう一つデータという観点で言うと、我々は遺伝子解析事業も行っています。遺伝子データというのは私たちの体の設計図です。設計図に記載されている体質情報と健康診断の経年データや、服薬の情報を組み合わせることで、例えば、同じ薬を飲んでいる人たちの中で、効果に差が出る原因を調べることもできるようになるかもしれません。
さらに、年1回の健康診断だけではなく、食事や活動量などの生活データを組み合わせていくことで、個人を起点に医療・ヘルスケアデータを一本につなげていきたいと思います。
ウェアラブルだけ、ゲノムだけ、検診だけというところは多いのですが、弊社はぶつ切れではなく、つなぎ合わせることができる、弊社の考える精密医療の形はそういうところだと思っています。
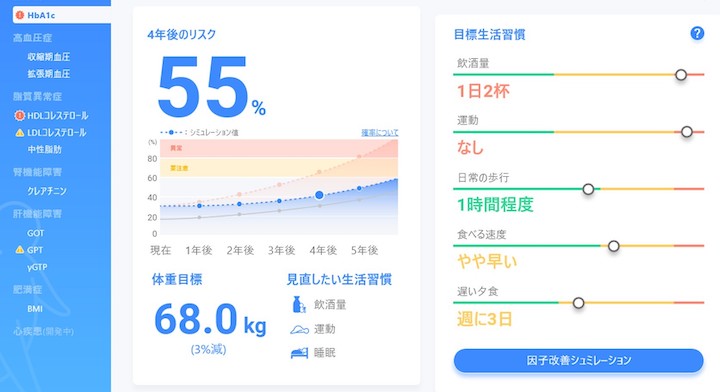
東芝が考える生活習慣改善ソリューションの提案画面例。組み合わせたデータを元に、近い将来の疾病リスク予測を可視化、どこを気にかけると良いかを分かりやすく教えてくれる。
杉原:確かに、ただデータが取れるだけで終わってはもったいないですよね。一気通貫というのは面白いですし、経年でのデータ蓄積があるというのはすごく羨ましいところですね。これを使って今後はどのような取り組みをしていきたいと考えておられるのでしょうか?
山口:個人のこれらのデータを収集、分析し、その結果に基づいて層別化を行い、各層グループ毎に最適な予防法、治療法を提案していきたいと考えています。
杉原:実際今、どのような形で、どれくらいの量のデータを集められているのですか?
山口:今は東芝の従業員を対象に、精密医療のビジョンに賛同いただける方々から、ゲノムデータ、健診データ、レセプトデータの提供をお願いしています。当然、ご本人の同意をいただきながら進めており、その数は1万人を超えています。
杉原:その数字は予想よりも多かったのでしょうか、少なかったのでしょうか?
山口:まずは1万人を目標に進めてきましたが、思ったよりも早く1万人の同意が得られた印象です。
私たちの精密医療ビジョンの1つに「次の世代も見据えた予防医療に、デジタルの力を活かします」というものがあります。
現時点では、従業員に対して、遺伝子検査の結果から病気のリスクをお知らせすることを全く行っていないんです。あくまでも、医療のため、一個人だけでなく同じ境遇に悩んでいる人のためや、次の世代の予防医療のために残す健康資産という考えにご賛同頂いた方々に参加頂いています。

杉原:先ほど、次世代の医療に関するお話も出ていましたが、今回得たデータの活用方法について、御社として何か具体的なお考えはあるのでしょうか?
山口:ゲノムデータ、健康診断データ、レセプトデータ、更にウェアラブルデータ等を活用した日常データを繋ぎ合わせることで、医療発展のための研究だけなく、ヘルスケア産業自体の発展に貢献できる仕組みを作っていきたいと思っています。
センシング活用に
欠かせない倫理観
杉原:HERO Xはすごいコアなファンが多いのですが、私が思うに、その方たちって1つだけ共通項があるんです。いろいろなことを自分ごと化して見れているんですよね。例えば、ガンの超早期発見の話を聞いた時にスッと入ってくるという方は、おそらく近しい人がガンを経験したり、ガンで亡くなったりしていることが多いと思うのです。1万人の同意を得られたというのは、こうした自分ごと化されている方なのではないかと想像します。何か未来のためにっていう医療への期待が込もっているのを感じます。
未来のためにというのは僕らもよくテーマとして言っているところなのですが、正直結構勘違いされやすい。僕らの場合、パラリンピアンとか、いろんな疾患を持ってる方たちを助けようみたいな媒体に思われがちですけれど、狭くそこだけに焦点を絞っているわけではなく、どちらかと言えばそこで、その技術がどうなって進化していくのか、そのアイデアがどう大きくなっていくのかというところに注力を注いでいるので、今日のお話はすごく共感するのです。ただ、データを取られることが、まるで丸裸にされるように感じる方もいます。これよりも先、より多くの人たちに賛同を得ていくための壁はあるのではないでしょうか。
山口:そこはおっしゃる通りだと思っています。個人それぞれに考え方は当然違いますのでより多くの方に賛同頂くには、自分ごと化できるような小さな成功体験を少しずつ示していくしかないと思っています。
我々のビジョンにご賛同頂きゲノムデータまでをも提供してくれる方々に対して、中途半端なデータは返せないと思っています。しっかりとした研究に基づいたエビデンスにより、〝これなら返せる〟というものを作っていく必要があります。かつ、例えば「ある疾患のリスクがあります」で終わらせるのではなく、その先に「遺伝的背景から、あなたにはこういった予防がお勧めです」ということまでお伝えする、ここまでがセットになって初めてお戻しすることができると思っています。
杉原:ローマは1日にして成らないのだから、その30年、50年、100年というロングスパンで考えたときに、もしかしたら自分のひ孫あたりにそれらがフィードバックされるという想像力を持ち合わせているかいないかですよね。今日はありがとうございました。